Udar cieplny to stan, który może zagrażać życiu, wynikający z przegrzania organizmu i załamania się jego mechanizmów termoregulacyjnych. W takich sytuacjach liczy się każda sekunda, a prawidłowa, natychmiastowa pierwsza pomoc jest absolutnie kluczowa. Co ważne, w przypadku udaru cieplnego poszukiwanie i podawanie leków jest nie tylko nieskuteczne, ale wręcz śmiertelnie niebezpieczne. Moim celem jest przekazanie Państwu precyzyjnych informacji, które pomogą uratować życie zarówno Państwa, jak i bliskich.
Udar cieplny to stan zagrożenia życia: natychmiast wezwij pomoc i chłodź, leki są zabronione.
- Udar cieplny jest stanem zagrożenia życia i wymaga natychmiastowego wezwania pogotowia ratunkowego (112 lub 999).
- Podawanie leków przeciwgorączkowych (paracetamol, ibuprofen) jest bezwzględnie przeciwwskazane, nieskuteczne i może być śmiertelnie niebezpieczne.
- Kluczowym działaniem jest natychmiastowe przeniesienie poszkodowanego w chłodne miejsce i intensywne fizyczne chłodzenie ciała.
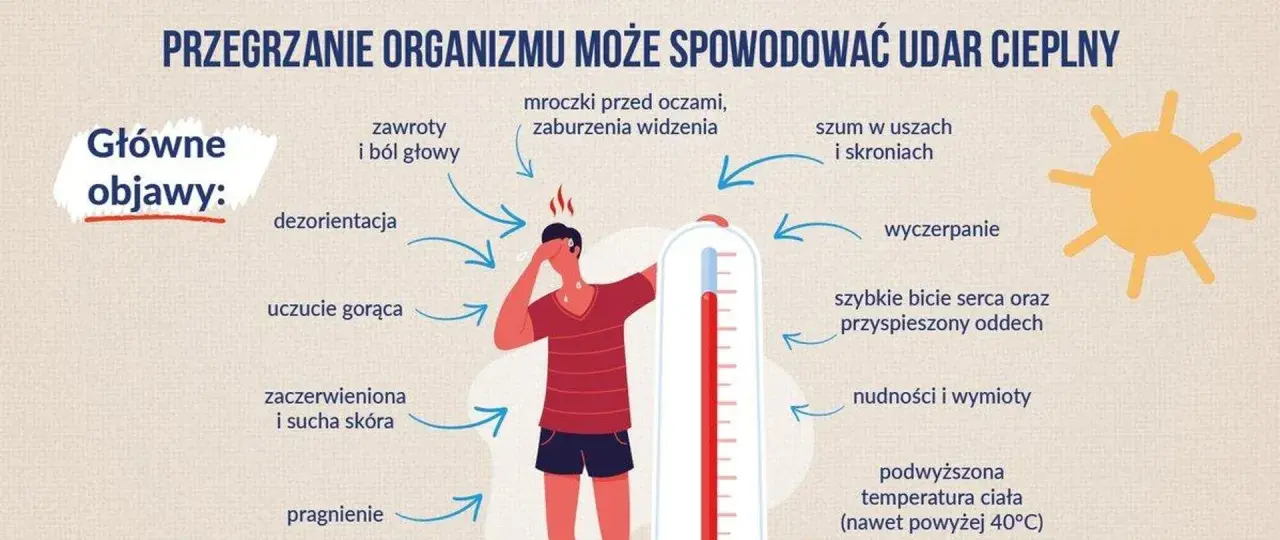
- Objawy udaru to m.in. temperatura powyżej 40°C, zaburzenia świadomości, gorąca, czerwona skóra oraz przyspieszone tętno i oddech.
- W oczekiwaniu na pomoc należy kontrolować stan poszkodowanego i przygotować kluczowe informacje dla ratowników.
Dlaczego natychmiastowa reakcja jest ważniejsza niż szukanie leków?
Udar cieplny to niezwykle dynamiczny stan zagrożenia życia. Kiedy organizm nie jest w stanie samodzielnie obniżyć swojej temperatury, każda minuta opóźnienia w podjęciu prawidłowych działań pierwszej pomocy drastycznie zwiększa ryzyko poważnych, nieodwracalnych uszkodzeń narządów wewnętrznych, takich jak mózg, nerki czy wątroba, a w konsekwencji śmierci. Właśnie dlatego szukanie leków w domowej apteczce to strata cennego czasu, który należy bezwzględnie poświęcić na dwa kluczowe działania: natychmiastowe wezwanie pogotowia ratunkowego i rozpoczęcie intensywnego, fizycznego chłodzenia ciała. Pamiętajmy, że w tej sytuacji liczy się szybkość i precyzja działania, a nie eksperymentowanie z farmaceutykami.
Jak odróżnić udar cieplny od zwykłego przegrzania? Kluczowe sygnały alarmowe
Rozpoznanie udaru cieplnego jest kluczowe, ponieważ wymaga on zupełnie innych działań niż łagodne przegrzanie. Oto kluczowe sygnały alarmowe, na które należy zwrócić szczególną uwagę:
- Temperatura ciała powyżej 40°C: To jeden z najważniejszych i najbardziej alarmujących objawów.
- Zaburzenia świadomości: Mogą objawiać się splątaniem, dezorientacją, bełkotliwą mową, drgawkami, a nawet całkowitą utratą przytomności. To sygnał, że mózg jest poważnie zagrożony.
- Gorąca, czerwona skóra: Często jest sucha, ponieważ mechanizmy pocenia się mogą być już wyczerpane lub zaburzone. W początkowej fazie może być jednak spocona.
- Przyspieszone tętno i oddech: Serce i płuca próbują kompensować obciążenie organizmu.
- Silny ból głowy, nudności i wymioty: Są to objawy ogólnego złego samopoczucia, ale w połączeniu z innymi symptomami wskazują na poważny problem.
W odróżnieniu od udaru cieplnego, zwykłe przegrzanie charakteryzuje się zazwyczaj obfitym poceniem się (organizm wciąż próbuje się chłodzić), ogólnym osłabieniem, pragnieniem, lekkimi zawrotami głowy, ale bez poważnych zaburzeń świadomości i bez tak ekstremalnie wysokiej temperatury ciała. Jeśli zauważą Państwo u kogoś kombinację wyżej wymienionych, poważniejszych objawów, należy działać natychmiast, traktując to jako udar cieplny.

Leki na udar cieplny: Dlaczego to śmiertelnie niebezpieczny błąd?
Dlaczego paracetamol i ibuprofen nie działają, a mogą zabić?
Wielokrotnie podkreślam, że w przypadku udaru cieplnego podawanie leków przeciwgorączkowych, takich jak paracetamol, ibuprofen czy salicylany, jest bezwzględnie przeciwwskazane. Dlaczego? Ponieważ mechanizm gorączki w udarze cieplnym jest zupełnie inny niż ten, który towarzyszy infekcjom. W udarze cieplnym mamy do czynienia z załamanym ośrodkiem termoregulacji w mózgu, a nie z reakcją obronną organizmu na patogeny. Leki przeciwgorączkowe działają na ośrodek termoregulacji, "resetując" jego punkt nastawczy, co w przypadku udaru cieplnego jest nieskuteczne, bo ten punkt jest już uszkodzony. Co więcej, te leki mogą zaszkodzić. Paracetamol jest metabolizowany w wątrobie, a ibuprofen obciąża nerki organy, które w stanie hipertermii są już poważnie zagrożone niewydolnością. Podanie tych leków może pogłębić ich uszkodzenie, a także maskować objawy, utrudniając ocenę stanu poszkodowanego przez ratowników. To naprawdę może być śmiertelnie niebezpieczne.
Jakie leki przyjmowane na co dzień zwiększają ryzyko udaru?
Warto mieć świadomość, że niektóre leki, które przyjmujemy na co dzień, mogą zwiększać ryzyko wystąpienia udaru cieplnego, zwłaszcza w upalne dni. Oto kilka grup:
- Leki moczopędne (diuretyki): Zwiększają wydalanie wody i elektrolitów z organizmu, co może prowadzić do szybszego odwodnienia i zaburzeń elektrolitowych, utrudniających termoregulację.
- Niektóre leki przeciwhistaminowe (starszej generacji): Mogą zmniejszać zdolność organizmu do pocenia się, co jest kluczowym mechanizmem chłodzenia.
- Leki psychotropowe (np. neuroleptyki, niektóre antydepresanty): Mogą wpływać na ośrodek termoregulacji w mózgu, zaburzając jego prawidłowe funkcjonowanie i zdolność do adaptacji do wysokich temperatur.
- Leki przeciwcholinergiczne: Podobnie jak niektóre antyhistaminiki, mogą hamować wydzielanie potu.
- Beta-blokery: Mogą wpływać na reakcję serca na wysiłek i ciepło, utrudniając adaptację.
Jeśli przyjmują Państwo którykolwiek z tych leków i planują przebywać w upale, proszę skonsultować się z lekarzem w celu omówienia strategii zapobiegania udarowi cieplnemu.
Pierwsza pomoc w udarze cieplnym: Przewodnik ratujący życie
Krok 1: Natychmiast wezwij pomoc numer 112 to absolutny priorytet
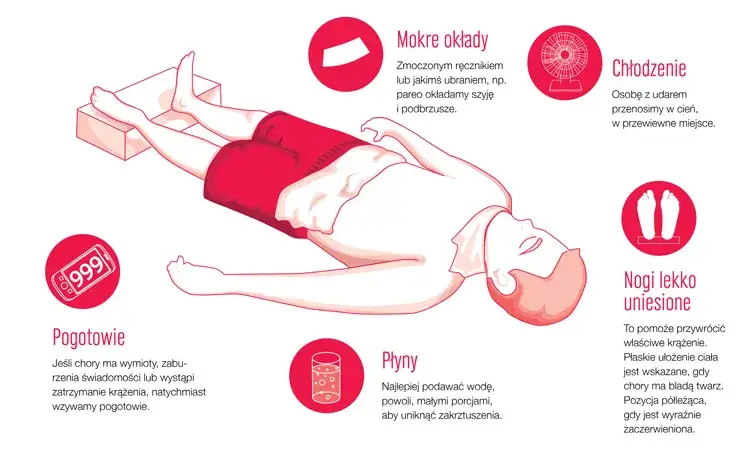
Zawsze powtarzam, że w sytuacji udaru cieplnego najważniejszym i pierwszym krokiem jest natychmiastowe wezwanie pogotowia ratunkowego. Proszę dzwonić pod numer 112 lub 999. Podczas rozmowy z dyspozytorem należy spokojnie, ale precyzyjnie opisać sytuację: gdzie się Państwo znajdują, ile osób potrzebuje pomocy, jaki jest ich stan (np. nieprzytomne, majaczące, gorące), oraz jakie objawy Państwo zaobserwowali. Im więcej szczegółów przekażemy, tym szybciej i skuteczniej ratownicy będą mogli zareagować. Pamiętajmy, że to oni dysponują specjalistycznym sprzętem i wiedzą, które są niezbędne do ratowania życia w takich przypadkach.
Krok 2: Ewakuacja do cienia znajdź chłodne i bezpieczne miejsce
Po wezwaniu pomocy, kolejnym pilnym działaniem jest natychmiastowe przeniesienie poszkodowanego w chłodne, zacienione miejsce. Może to być klimatyzowane pomieszczenie, cień drzewa, czy też wnętrze samochodu z włączoną klimatyzacją. Dodatkowo, proszę usunąć wszelką zbędną, ciasną odzież, która może utrudniać oddawanie ciepła przez skórę. Rozluźnienie ubrań wokół szyi i klatki piersiowej również ułatwi oddychanie.
Krok 3: Rozpocznij intensywne chłodzenie ciała co robić, a czego unikać?
Gdy poszkodowany znajdzie się już w chłodnym miejscu, należy niezwłocznie rozpocząć aktywne chłodzenie jego ciała. Pamiętajmy, że celem jest jak najszybsze obniżenie temperatury, ale w sposób bezpieczny i kontrolowany. Poniżej przedstawiam sprawdzone metody, a także te, których należy unikać.
Chłodne okłady: Gdzie przykładać, by działały najskuteczniej? (kark, pachy, pachwiny)
Jedną z najskuteczniejszych metod jest stosowanie chłodnych, mokrych okładów. Proszę użyć ręczników, ściereczek lub kawałków materiału nasączonych letnią (nie lodowatą!) wodą i przykładać je w miejscach, gdzie duże naczynia krwionośne znajdują się blisko powierzchni skóry. Są to przede wszystkim: czoło, kark, pachy i pachwiny. W tych obszarach krew jest intensywnie chłodzona, a następnie rozprowadzana po całym organizmie, pomagając obniżyć jego ogólną temperaturę. Okłady należy regularnie zmieniać, gdy się ogrzeją.
Woda i wachlowanie: Prosta metoda, która ratuje życie
Inną bardzo efektywną, a zarazem prostą metodą jest skrapianie ciała poszkodowanego letnią wodą i jednoczesne wachlowanie (np. gazetą, kartonem, dłonią). Mechanizm ten opiera się na parowaniu wody z powierzchni skóry. Parowanie to proces, który pochłania ciepło z ciała, skutecznie je chłodząc. Ważne jest, aby woda była letnia, a nie zimna, aby nie wywołać szoku termicznego ani skurczu naczyń krwionośnych, który mógłby utrudnić oddawanie ciepła.
Zimny prysznic lub lód? Wyjaśniamy, dlaczego to zły pomysł
Choć intuicja może podpowiadać, że w przypadku przegrzania należy zastosować jak najzimniejsze chłodzenie, w rzeczywistości gwałtowne chłodzenie lodowatą wodą, zimnym prysznicem lub zanurzenie w lodzie jest niewskazane i może być szkodliwe. Dlaczego? Ekstremalnie niska temperatura może wywołać dreszcze, które paradoksalnie zwiększają produkcję ciepła w organizmie. Ponadto, zimno powoduje skurcz naczyń krwionośnych w skórze, co utrudnia oddawanie ciepła z wnętrza ciała na zewnątrz. Proces chłodzenia powinien być intensywny, ale stopniowy i kontrolowany, aby uniknąć dodatkowego szoku dla organizmu.
Postępowanie z poszkodowanym: Kluczowe działania w oczekiwaniu na pomoc
Kiedy i jak podawać płyny, by nie zaszkodzić?
Jeśli poszkodowany jest przytomny i zdolny do samodzielnego przełykania, można ostrożnie podawać mu do picia chłodne płyny. Najlepsza będzie woda, ale dobrze sprawdzą się również napoje izotoniczne, które uzupełniają elektrolity. Płyny należy podawać małymi łykami, aby uniknąć nudności i wymiotów. Absolutnie nie wolno podawać płynów osobie nieprzytomnej lub mającej zaburzenia świadomości, ponieważ istnieje ryzyko zadławienia się lub zachłyśnięcia, co może prowadzić do poważnych komplikacji, w tym do zapalenia płuc.
Co zrobić, gdy poszkodowany traci przytomność? Pozycja boczna bezpieczna
W przypadku, gdy poszkodowany traci przytomność, kluczowe jest ułożenie go w pozycji bocznej bezpiecznej. Ta pozycja ma na celu zapobieganie zadławieniu się treścią żołądkową (np. wymiocinami) lub śliną, co jest szczególnie ważne, gdy odruchy obronne są osłabione. Aby ułożyć osobę w tej pozycji, należy uklęknąć obok niej, jedną rękę ułożyć pod kątem prostym do ciała, drugą przełożyć pod głową, a następnie zgiąć nogę po przeciwnej stronie i pociągnąć za nią, obracając poszkodowanego na bok. Głowa powinna być lekko odchylona do tyłu, aby drogi oddechowe były drożne. Regularnie sprawdzaj oddech.
Jak kontrolować funkcje życiowe i przekazać kluczowe informacje ratownikom?
W oczekiwaniu na przyjazd pogotowia ratunkowego, należy stale monitorować funkcje życiowe poszkodowanego przede wszystkim oddech i tętno. Obserwuj, czy klatka piersiowa unosi się i opada, oraz czy wyczuwalne jest tętno na tętnicy szyjnej lub promieniowej. Bądź przygotowany na ewentualne podjęcie resuscytacji krążeniowo-oddechowej, jeśli poszkodowany przestanie oddychać i nie będzie miał tętna. Gdy ratownicy przybędą na miejsce, kluczowe jest przekazanie im jak najdokładniejszych informacji. Proszę przygotować następujące dane:
- Czas wystąpienia objawów: Kiedy zauważyli Państwo pierwsze symptomy udaru?
- Podjęte działania: Co Państwo zrobili w ramach pierwszej pomocy (np. chłodzenie, podawanie płynów)?
- Choroby przewlekłe poszkodowanego: Czy poszkodowany cierpi na jakieś choroby (np. cukrzyca, choroby serca)?
- Przyjmowane leki: Jakie leki poszkodowany przyjmuje na stałe?
- Ewentualne alergie: Czy poszkodowany ma jakieś alergie?
Te informacje są niezwykle cenne dla ratowników i pomogą im w podjęciu właściwych decyzji terapeutycznych.

Kto jest najbardziej narażony na udar cieplny?
Dlaczego dzieci i seniorzy są bezbronni wobec upałów?
Niestety, niektóre grupy społeczne są znacznie bardziej narażone na udar cieplny, a dzieci i seniorzy stanowią dwie z nich. U małych dzieci system termoregulacji nie jest jeszcze w pełni rozwinięty i dojrzały, co sprawia, że ich organizm ma mniejsze zdolności do efektywnego chłodzenia się. Dodatkowo, dzieci często nie potrafią samodzielnie komunikować pragnienia czy przegrzania. Z kolei osoby starsze (powyżej 65. roku życia) są narażone z kilku powodów: ich odczuwanie pragnienia jest często zmniejszone, co prowadzi do niedostatecznego nawadniania. Częściej cierpią na choroby przewlekłe (np. sercowo-naczyniowe, cukrzycę) i przyjmują wiele leków, które mogą wpływać na termoregulację. Ich zdolność do pocenia się również jest często obniżona. W obu grupach, zarówno u dzieci, jak i u seniorów, należy zachować szczególną ostrożność i monitorować ich stan podczas upałów.
Choroby przewlekłe, które drastycznie zwiększają zagrożenie
Oprócz wieku, istnieją również inne czynniki ryzyka, w tym choroby przewlekłe, które znacząco zwiększają podatność na udar cieplny. Oto niektóre z nich:
- Choroby sercowo-naczyniowe: Osoby z chorobami serca mają często osłabiony układ krążenia, który nie radzi sobie efektywnie z dodatkowym obciążeniem wynikającym z wysokiej temperatury.
- Cukrzyca: Cukrzyca może prowadzić do uszkodzenia nerwów, co z kolei wpływa na funkcjonowanie gruczołów potowych i zdolność organizmu do pocenia się.
- Otyłość: Nadmiar tkanki tłuszczowej działa jak izolator, utrudniając oddawanie ciepła z organizmu.
- Choroby nerek: Mogą wpływać na równowagę płynów i elektrolitów, co utrudnia termoregulację.
- Choroby neurologiczne: Niektóre schorzenia neurologiczne mogą zaburzać działanie ośrodka termoregulacji w mózgu.
Jeśli cierpią Państwo na którąś z tych chorób, proszę zachować szczególną ostrożność w upalne dni i stosować się do zaleceń lekarskich dotyczących postępowania w wysokich temperaturach.
Wysiłek fizyczny w upale: Jak sportowcy i pracownicy fizyczni mogą uniknąć tragedii?
Intensywny wysiłek fizyczny w wysokich temperaturach to prosta droga do udaru cieplnego, zwłaszcza dla sportowców, pracowników fizycznych czy osób wykonujących prace ogrodowe. Podczas wysiłku organizm produkuje ogromne ilości ciepła, a jeśli środowisko zewnętrzne jest gorące i wilgotne, efektywne chłodzenie staje się niemożliwe. Aby uniknąć tragedii, zalecam:
- Unikanie wysiłku w szczycie upałów: Treningi i ciężkie prace fizyczne należy planować na wczesne godziny poranne lub późne wieczorne, gdy temperatura jest niższa.
- Odpowiednie nawodnienie: Pić duże ilości wody lub napojów izotonicznych przed, w trakcie i po wysiłku. Nie czekać na uczucie pragnienia.
- Lekka, przewiewna odzież: Ubrania powinny być luźne, jasne i wykonane z materiałów odprowadzających wilgoć.
- Stopniowa aklimatyzacja: Jeśli to możliwe, stopniowo przyzwyczajać organizm do wysiłku w cieplejszych warunkach.
- Słuchanie swojego ciała: Przy pierwszych objawach przegrzania (zmęczenie, zawroty głowy, nudności) natychmiast przerwać aktywność i odpocząć w chłodnym miejscu.
Zapobieganie udarowi cieplnemu: Najlepsza ochrona przed zagrożeniem
Zasady bezpiecznego zachowania podczas fali upałów
Zapobieganie jest zawsze lepsze niż leczenie, zwłaszcza w przypadku tak poważnego stanu jak udar cieplny. Aby bezpiecznie przetrwać falę upałów, proszę pamiętać o kilku podstawowych zasadach:
- Unikaj bezpośredniego słońca: Staraj się przebywać w cieniu, zwłaszcza w godzinach największego nasłonecznienia (między 10:00 a 16:00).
- Przebywaj w chłodnych pomieszczeniach: Jeśli to możliwe, spędzaj czas w klimatyzowanych miejscach (np. centra handlowe, biblioteki).
- Noś lekką, przewiewną odzież: Wybieraj jasne kolory i naturalne tkaniny, które pozwolą skórze oddychać.
- Chłodne kąpiele i prysznice: Regularne chłodzenie ciała letnią wodą pomaga obniżyć jego temperaturę.
- Ogranicz aktywność fizyczną: Zrezygnuj z intensywnych ćwiczeń w upalne dni.
- Nigdy nie zostawiaj nikogo w zamkniętym samochodzie: Temperatura wewnątrz pojazdu może wzrosnąć do niebezpiecznego poziomu w ciągu kilku minut.
Nawodnienie i dieta: Co pić i jeść, by wspomóc termoregulację organizmu?
Prawidłowe nawodnienie i odpowiednia dieta odgrywają kluczową rolę w utrzymaniu prawidłowej termoregulacji organizmu:
- Pij regularnie wodę: Nie czekaj na uczucie pragnienia. Pij małe ilości wody przez cały dzień, nawet jeśli nie odczuwasz pragnienia.
- Wybieraj napoje izotoniczne: Jeśli dużo się pocisz lub planujesz wysiłek, napoje izotoniczne pomogą uzupełnić utracone elektrolity.
- Unikaj alkoholu i nadmiernej ilości kofeiny: Alkohol i kofeina działają moczopędnie, co może prowadzić do odwodnienia.
- Lekkostrawna dieta: Jedz lekkie posiłki, bogate w warzywa i owoce, które zawierają dużo wody. Unikaj ciężkich, tłustych potraw, które obciążają układ trawienny i zwiększają produkcję ciepła.
Przeczytaj również: Leczenie HIV w Polsce: Bezpłatne ARV dla każdego? Sprawdź zasady!
Jak rozpoznać pierwsze, subtelne objawy przegrzania, zanim będzie za późno?
Zdolność do rozpoznania wczesnych, łagodnych objawów przegrzania jest niezwykle ważna, ponieważ pozwala na szybką reakcję i zapobieżenie rozwojowi pełnoobjawowego udaru cieplnego. Proszę zwracać uwagę na takie sygnały jak: nadmierne pocenie się, ogólne zmęczenie, osłabienie, skurcze mięśni (zwłaszcza łydek i ud), zawroty głowy, ból głowy, nudności, wzmożone pragnienie. Jeśli zauważą Państwo u siebie lub u kogoś te objawy, należy natychmiast działać: przenieść się w chłodne miejsce, zdjąć zbędną odzież, pić chłodne płyny i odpocząć. Nie ignorujcie tych sygnałów to ostrzeżenie od organizmu, że potrzebuje pomocy, zanim sytuacja stanie się krytyczna.