Rozumiem, że szukasz jasnych i konkretnych informacji na temat tego, ile trwa rehabilitacja po udarze w szpitalu. To naturalne, że w tak trudnej sytuacji chcesz wiedzieć, czego możesz się spodziewać. W tym artykule, jako Nina Kowalczyk, postaram się przedstawić Ci kompleksowy obraz procesu leczenia i rehabilitacji poudarowej w warunkach szpitalnych w Polsce, wyjaśniając czynniki wpływające na jego długość i dalsze możliwości.
Ile trwa rehabilitacja po udarze w szpitalu kluczowe informacje o czasie i czynnikach
- Pobyt na oddziale udarowym trwa zazwyczaj od kilku dni do 2-3 tygodni, skupiając się na stabilizacji stanu pacjenta.
- Rehabilitacja stacjonarna na oddziale neurologicznym w ramach NFZ może trwać od 3 do 16 tygodni w roku kalendarzowym, najczęściej 6-9 tygodni.
- Długość rehabilitacji jest indywidualna i zależy od rodzaju/rozległości udaru, ogólnego stanu zdrowia pacjenta, szybkości wdrożenia terapii oraz motywacji.
- Rehabilitacja rozpoczyna się już w pierwszej dobie po udarze, jeśli stan pacjenta jest stabilny.
- W uzasadnionych medycznie przypadkach istnieje możliwość przedłużenia pobytu na oddziale rehabilitacyjnym.
- Po zakończeniu hospitalizacji pacjent może kontynuować leczenie w trybie dziennym, ambulatoryjnym lub domowym.
Indywidualny charakter rehabilitacji po udarze
Jako specjalista w dziedzinie rehabilitacji, zawsze podkreślam, że określenie dokładnego czasu trwania rehabilitacji szpitalnej po udarze jest niezwykle trudne. Dlaczego? Ponieważ jest to proces wysoce indywidualny, tak jak indywidualny jest każdy pacjent i każdy udar. Nie ma jednej uniwersalnej odpowiedzi, a długość pobytu w szpitalu zależy od wielu zmiennych, które postaram się szczegółowo omówić.
Udar udarowi nierówny: kluczowe czynniki decydujące o długości leczenia
Długość i intensywność rehabilitacji po udarze są ściśle powiązane z szeregiem czynników medycznych i klinicznych. To właśnie one w dużej mierze determinują, jak długo pacjent będzie wymagał opieki szpitalnej:
- Rodzaj i rozległość udaru: To jeden z najważniejszych czynników. Udar krwotoczny, który polega na wylewie krwi do mózgu, często wiąże się z dłuższym i trudniejszym procesem leczenia oraz rehabilitacji niż udar niedokrwienny, spowodowany zatrzymaniem dopływu krwi. Im większy obszar mózgu został uszkodzony, tym rozleglejsze są deficyty neurologiczne i tym dłuższa zazwyczaj jest potrzebna rehabilitacja.
- Stan ogólny pacjenta: Wiek pacjenta odgrywa rolę, choć nie jest jedynym wyznacznikiem. Młodsi pacjenci często mają większy potencjał regeneracyjny. Kluczowe są również choroby współistniejące, takie jak cukrzyca, choroby serca, nadciśnienie czy przewlekłe choroby płuc, które mogą komplikować proces leczenia i spowalniać powrót do zdrowia. Ogólna sprawność fizyczna i kondycja przed udarem również mają znaczenie.
- Szybkość wdrożenia rehabilitacji: To aspekt, na który kładę ogromny nacisk. Im wcześniej rozpocznie się rehabilitacja mówimy tu o tzw. "złotej godzinie" i pierwszych dobach po udarze tym lepsze są rokowania i potencjalnie krótszy czas powrotu do sprawności. Wczesna interwencja zapobiega utrwalaniu się patologicznych wzorców ruchowych i powikłaniom.
- Wystąpienie powikłań poudarowych: Niestety, udar może prowadzić do szeregu powikłań, takich jak infekcje (np. zapalenie płuc), odleżyny, zakrzepica, a także depresja poudarowa. Każde z tych powikłań może znacznie wydłużyć proces leczenia, wymagać dodatkowej interwencji medycznej i opóźniać postępy w rehabilitacji.
Twoja rola w procesie leczenia: jak zaangażowanie wpływa na czas pobytu w szpitalu
Muszę podkreślić, że oprócz czynników medycznych, niezwykle istotna jest rola samego pacjenta. Motywacja i aktywne zaangażowanie w proces terapeutyczny znacząco wpływają na efekty rehabilitacji i, co za tym idzie, mogą skrócić czas potrzebny na osiągnięcie postawionych celów. Kiedy pacjent jest świadomy celu, aktywnie uczestniczy w ćwiczeniach, zadaje pytania i dąży do samodzielności, postępy są zazwyczaj szybsze i bardziej widoczne. To nie tylko fizyczna praca, ale także ogromny wysiłek psychiczny, który wymaga wsparcia ze strony bliskich i całego zespołu terapeutycznego.
Realia polskiego systemu opieki zdrowotnej a czas rehabilitacji
W polskim systemie opieki zdrowotnej, finansowanym przez Narodowy Fundusz Zdrowia (NFZ), rehabilitacja stacjonarna ma swoje ramy czasowe. W warunkach szpitalnych, na oddziale rehabilitacji neurologicznej, pacjent może przebywać od 3 do 16 tygodni w roku kalendarzowym. W praktyce najczęściej przyznawany czas to 6-9 tygodni. Warto jednak pamiętać, że dostępność miejsc bywa ograniczona, a czas oczekiwania na przyjęcie na oddział rehabilitacyjny może być różny w zależności od regionu Polski i obłożenia placówek. To niestety realia, z którymi musimy się mierzyć.
Pierwsze dni po udarze: oddział udarowy i stabilizacja
Bezpośrednio po udarze mózgu pacjent trafia na oddział udarowy lub neurologiczny z pododdziałem udarowym. Jest to kluczowy etap, którego głównym celem jest stabilizacja funkcji życiowych i przeprowadzenie wstępnej diagnostyki. Pobyt na tym oddziale trwa zazwyczaj od kilku dni do około 2-3 tygodni. W tym czasie lekarze intensywnie monitorują stan pacjenta, a wszelkie działania mają na celu zapobieganie dalszym uszkodzeniom mózgu i powikłaniom.
Co się dzieje w pierwszych dobach? Priorytety wczesnej rehabilitacji
W pierwszych dobach po udarze, na oddziale udarowym, podejmowane są intensywne działania, które mają ogromne znaczenie dla dalszego rokowania:
- Diagnostyka: Przeprowadzane są szczegółowe badania, takie jak tomografia komputerowa (TK) lub rezonans magnetyczny (MRI) mózgu, aby dokładnie określić rodzaj i lokalizację udaru. Monitorowane są parametry życiowe, takie jak ciśnienie krwi, tętno, saturacja.
- Leczenie farmakologiczne: W zależności od rodzaju udaru, wdrażane jest odpowiednie leczenie, np. leki rozpuszczające zakrzepy (w udarze niedokrwiennym, jeśli pacjent zgłosi się w tzw. "oknie terapeutycznym") lub leki obniżające ciśnienie śródczaszkowe (w udarze krwotocznym).
- Wczesna rehabilitacja przyłóżkowa: To niezwykle ważny element, który rozpoczyna się już w pierwszej dobie, jeśli tylko stan pacjenta jest stabilny. Fizjoterapeuci pracują nad zapobieganiem powikłaniom, takim jak zapalenie płuc (poprzez ćwiczenia oddechowe), zakrzepica (poprzez wczesną mobilizację i ćwiczenia kończyn) czy odleżyny (poprzez regularne zmiany pozycji). Celem jest również wczesna aktywizacja pacjenta, nawet jeśli polega ona tylko na zmianie pozycji czy biernych ćwiczeniach.
Kiedy zapada decyzja o przeniesieniu na oddział rehabilitacyjny?
Decyzja o przeniesieniu pacjenta na oddział rehabilitacji neurologicznej zapada, gdy jego stan medyczny zostanie ustabilizowany. Oznacza to, że funkcje życiowe są stabilne, nie ma bezpośredniego zagrożenia życia, a pacjent jest na tyle świadomy i wydolny, by móc aktywnie uczestniczyć w intensywnej terapii rehabilitacyjnej. Jest to moment, w którym leczenie ostrej fazy udaru dobiega końca, a rozpoczyna się skoncentrowana praca nad odzyskiwaniem utraconych funkcji.
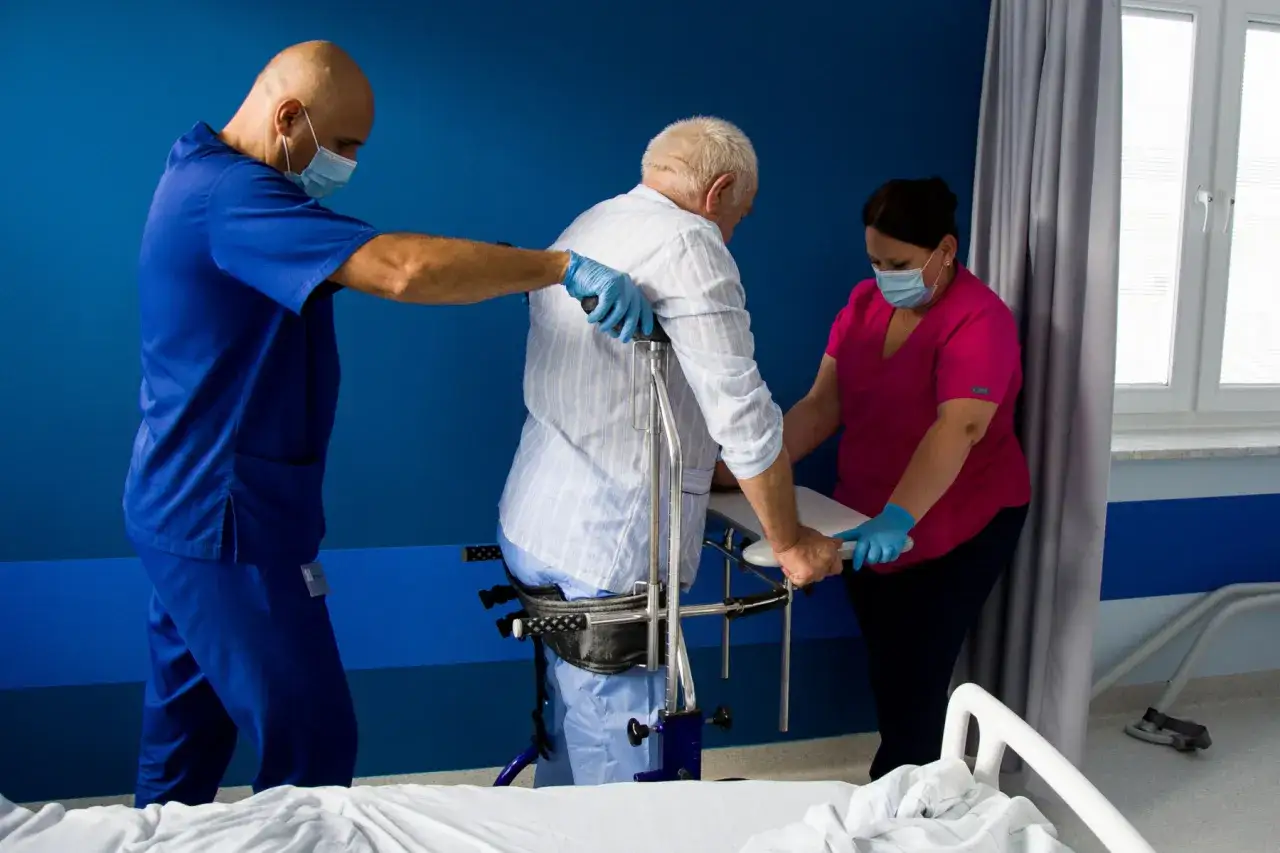
Rehabilitacja neurologiczna w szpitalu: intensywna praca nad powrotem do sprawności
Po ustabilizowaniu stanu i przeniesieniu na oddział rehabilitacji neurologicznej, rozpoczyna się faza intensywnej pracy. Jak już wspomniałam, w ramach kontraktu z NFZ rehabilitacja w warunkach stacjonarnych może trwać od 3 do 16 tygodni w roku kalendarzowym. Najczęściej przyznawany czas to 6-9 tygodni, a w praktyce średni czas pobytu wynosi około 6 tygodni. To okres, w którym pacjent pod okiem zespołu specjalistów (lekarzy rehabilitacji, fizjoterapeutów, terapeutów zajęciowych, logopedów, psychologów) pracuje nad odzyskaniem sprawności.Od 3 do 16 tygodni: od czego zależy przyznany czas terapii?
Przyznany czas terapii na oddziale rehabilitacji neurologicznej jest zawsze kwestią indywidualną i zależy od wielu czynników, które już wcześniej wymieniłam. Kluczowe są rodzaj i rozległość udaru, które wpływają na zakres uszkodzeń i potencjalne deficyty. Istotny jest również ogólny stan zdrowia pacjenta, jego wiek i choroby współistniejące, które mogą wpływać na tempo rekonwalescencji. Nie bez znaczenia są także rokowania poprawy zespół terapeutyczny ocenia, czy pacjent ma potencjał do dalszego odzyskiwania funkcji i czy intensywna rehabilitacja przynosi widoczne efekty. To wszystko składa się na decyzję o długości pobytu.
Czy można przedłużyć pobyt? Warunki i procedura
Tak, w uzasadnionych medycznie przypadkach istnieje możliwość przedłużenia pobytu na oddziale rehabilitacji neurologicznej. Decyzję o tym zawsze podejmuje ordynator oddziału, po konsultacji z zespołem terapeutycznym. Warunkiem jest, aby pacjent nadal rokował poprawę i aby dalsza intensywna rehabilitacja w warunkach stacjonarnych była dla niego korzystna i niezbędna do osiągnięcia kolejnych celów terapeutycznych. Nie jest to decyzja arbitralna, lecz oparta na bieżącej ocenie postępów i potencjału pacjenta.
Czynniki wydłużające pobyt w szpitalu: powikłania i choroby
Niestety, na drodze do powrotu do zdrowia po udarze mogą pojawić się przeszkody, które znacząco wydłużą pobyt w szpitalu. Jako Nina Kowalczyk, widzę to w codziennej praktyce:
- Powikłania poudarowe: To najczęstsza przyczyna. Infekcje, takie jak zapalenie płuc (często aspiracyjne, wynikające z problemów z połykaniem) czy infekcje dróg moczowych, wymagają leczenia antybiotykami i mogą osłabić pacjenta. Odleżyny, czyli uszkodzenia skóry i tkanek spowodowane długotrwałym uciskiem, również wymagają specjalistycznej pielęgnacji i leczenia, co odciąga uwagę od intensywnej rehabilitacji ruchowej.
- Choroby współistniejące: Pacjenci po udarze często cierpią na inne przewlekłe schorzenia. Niekontrolowana cukrzyca, niewydolność serca, przewlekła obturacyjna choroba płuc (POChP) czy inne problemy zdrowotne mogą pogorszyć ogólny stan pacjenta, spowolnić proces gojenia i regeneracji, a także ograniczyć jego zdolność do aktywnego uczestnictwa w rehabilitacji. Wymagają one dodatkowej uwagi medycznej i często modyfikacji planu leczenia.
Bariery psychologiczne: jak nastawienie i depresja poudarowa wpływają na rehabilitację?
Nie mogę pominąć aspektu psychologicznego, który ma ogromny wpływ na proces rehabilitacji. Udar to nie tylko fizyczne uszkodzenie mózgu, ale także ogromny wstrząs psychiczny. Pacjenci często doświadczają depresji poudarowej, która jest poważnym powikłaniem. Objawia się ona apatią, brakiem motywacji, smutkiem, zaburzeniami snu i apetytu. Taki stan psychiczny może znacząco spowolnić postępy w rehabilitacji, ponieważ pacjentowi brakuje energii i chęci do ćwiczeń. Podobnie, ogólne negatywne nastawienie, poczucie beznadziei czy lęk przed przyszłością mogą stanowić poważną barierę. Dlatego tak ważne jest wsparcie psychologiczne i psychiatryczne, które pomaga pacjentowi odzyskać siły psychiczne niezbędne do walki o powrót do sprawności.
Przykładowa ścieżka pacjenta po udarze: od przyjęcia do wypisu
Aby lepiej zobrazować cały proces, przedstawię typową ścieżkę pacjenta po udarze, którą obserwuję w mojej praktyce:
- Przyjęcie na oddział udarowy: Pacjent trafia do szpitala z objawami udaru. Priorytetem jest szybka diagnostyka (np. TK mózgu) i wdrożenie leczenia w ostrej fazie, aby zminimalizować uszkodzenia mózgu. Celem jest stabilizacja funkcji życiowych.
- Stabilizacja i wczesna rehabilitacja: Przez pierwsze dni do 2-3 tygodni na oddziale udarowym, zespół medyczny monitoruje stan pacjenta, leczy farmakologicznie i rozpoczyna wczesną rehabilitację przyłóżkową. Głównym celem jest zapobieganie powikłaniom (np. zapaleniu płuc, odleżynom) i delikatna aktywizacja.
- Kwalifikacja na oddział rehabilitacji neurologicznej: Gdy stan pacjenta jest stabilny, a on sam rokuje poprawę i jest w stanie aktywnie uczestniczyć w terapii, zostaje zakwalifikowany do przeniesienia. To kluczowy moment decyzyjny.
- Intensywna rehabilitacja stacjonarna: Na oddziale rehabilitacji neurologicznej pacjent spędza zazwyczaj od 6 do 9 tygodni (lub dłużej, jeśli są wskazania). Codziennie odbywają się sesje fizjoterapii, terapii zajęciowej, logopedycznej i psychologicznej. Celem jest odzyskiwanie utraconych funkcji ruchowych, mowy, pamięci, samodzielności w codziennych czynnościach i przygotowanie do życia poza szpitalem.
- Wypis ze szpitala i planowanie dalszej rehabilitacji: Po osiągnięciu maksymalnej poprawy w warunkach szpitalnych lub po upływie maksymalnego czasu pobytu, pacjent zostaje wypisany. Zespół terapeutyczny przygotowuje szczegółowy plan dalszej rehabilitacji, wskazując najodpowiedniejszą formę kontynuacji leczenia w zależności od aktualnego stanu pacjenta i jego potrzeb.

Co po zakończeniu rehabilitacji szpitalnej? Dalsze kroki
Zakończenie rehabilitacji stacjonarnej w szpitalu to bardzo ważny etap, ale muszę podkreślić, że nie oznacza to końca leczenia. Wręcz przeciwnie, jest to zazwyczaj zmiana formy rehabilitacji. Proces powrotu do pełnej sprawności po udarze często trwa miesiącami, a nawet latami. Kluczowe jest, aby po wyjściu ze szpitala pacjent kontynuował terapię w innej formie, dostosowanej do jego aktualnych potrzeb i możliwości.
Przeczytaj również: Laseroterapia: jak światło leczy ból? Mechanizm i efekty
Rehabilitacja dzienna, ambulatoryjna czy domowa jakie są możliwości?
Po wypisie ze szpitala, w zależności od stanu pacjenta i jego potrzeb, dostępne są różne formy kontynuacji rehabilitacji:
- Rehabilitacja w trybie dziennym: Jest to opcja dla pacjentów, którzy wymagają intensywnej, kompleksowej terapii, ale ich stan zdrowia pozwala na codzienne dojazdy do placówki. Pacjent spędza kilka godzin dziennie w ośrodku rehabilitacyjnym, korzystając z różnych form terapii (fizjoterapia, terapia zajęciowa, logopedia itp.), a wieczorem wraca do domu. To świetne rozwiązanie, które łączy intensywność z możliwością przebywania w domowym środowisku.
- Rehabilitacja ambulatoryjna: Polega na regularnych wizytach u fizjoterapeuty, logopedy czy terapeuty zajęciowego w poradni lub gabinecie. Pacjent uczęszcza na sesje kilka razy w tygodniu. Jest to dobra opcja dla osób, które osiągnęły już pewien poziom samodzielności i nie wymagają tak intensywnej opieki jak w trybie dziennym.
- Rehabilitacja domowa: Przeznaczona jest dla pacjentów, którzy ze względu na stan zdrowia lub ograniczenia ruchowe nie są w stanie samodzielnie dotrzeć do placówki rehabilitacyjnej. Fizjoterapeuta lub inny specjalista przyjeżdża do domu pacjenta, prowadząc terapię w jego naturalnym środowisku. To bardzo ważne dla osób z dużymi deficytami, ponieważ pozwala na pracę nad codziennymi czynnościami w miejscu, w którym będą je wykonywać.
Wybór konkretnej formy zależy od oceny lekarza rehabilitacji, który bierze pod uwagę stan funkcjonalny pacjenta, jego samodzielność, wsparcie ze strony rodziny oraz dostępność usług w danym regionie.
