Półpasiec to niezwykle bolesna choroba wywołana przez reaktywację wirusa ospy wietrznej i półpaśca (VZV). Jako ekspertka w dziedzinie zdrowia, wiem, jak ważne jest szybkie i skuteczne działanie, aby złagodzić cierpienie i zapobiec długotrwałym powikłaniom. Ten artykuł szczegółowo omówi dostępne metody leczenia farmakologicznego półpaśca, zarówno na receptę, jak i bez recepty, aby pomóc Ci zrozumieć, jakie leki są najskuteczniejsze i dlaczego szybka reakcja jest kluczowa dla złagodzenia objawów i uniknięcia powikłań.
Skuteczne leczenie półpaśca kluczowe leki i zasady terapii
- Podstawą leczenia półpaśca są leki przeciwwirusowe (acyklowir, walacyklowir, famcyklowir), które należy przyjąć w ciągu 72 godzin od pojawienia się wysypki.
- Ból łagodzi się lekami bez recepty (paracetamol) lub silniejszymi preparatami na receptę, w tym opioidami w ciężkich przypadkach.
- W pielęgnacji zmian skórnych zaleca się preparaty odkażające z oktenidyną oraz nowoczesne pianki łagodzące świąd; należy unikać tradycyjnych pudrów i papek.
- Półpasiec wymaga konsultacji lekarskiej w celu wdrożenia odpowiedniego leczenia na receptę.
- Groźne postacie choroby, takie jak półpasiec oczny czy uszny, wymagają natychmiastowej interwencji medycznej.
- Skuteczną profilaktyką jest szczepionka Shingrix, szczególnie zalecana osobom po 50. roku życia.
Dlaczego szybka reakcja jest decydująca w walce z wirusem?
Z mojego doświadczenia wynika, że kluczem do skutecznego leczenia półpaśca jest czas. Rozpoczęcie terapii przeciwwirusowej jak najszybciej, najlepiej w ciągu 72 godzin od pojawienia się wysypki, jest absolutnie decydujące. Dlaczego? Ponieważ leki przeciwwirusowe działają poprzez hamowanie namnażania wirusa VZV, co znacząco skraca czas trwania choroby, łagodzi jej przebieg i, co najważniejsze, zmniejsza ryzyko poważnych powikłań. Najgroźniejszym z nich jest neuralgia popółpaścowa przewlekły ból, który może utrzymywać się miesiącami, a nawet latami po ustąpieniu wysypki. Im szybciej zareagujemy, tym większe szanse na uniknięcie tego uciążliwego problemu.Objawy, których nie możesz zignorować
Półpasiec to choroba, której nie można leczyć na własną rękę. Wszelkie objawy, takie jak bolesna wysypka pęcherzykowa, często poprzedzona swędzeniem, pieczeniem lub mrowieniem w danym obszarze skóry, powinny być sygnałem do natychmiastowej konsultacji z lekarzem. Tylko lekarz może postawić prawidłową diagnozę i, co najważniejsze, wdrożyć odpowiednie leczenie przeciwwirusowe, które jest dostępne wyłącznie na receptę. Nie zwlekaj, ponieważ każda godzina ma znaczenie dla przebiegu choroby i minimalizowania ryzyka powikłań.
Półpasiec oczny i uszny groźne postacie wymagające natychmiastowej pomocy
Warto zwrócić szczególną uwagę na dwie postacie półpaśca, które uważam za szczególnie niebezpieczne: półpasiec oczny i uszny. Półpasiec oczny, czyli herpes zoster ophthalmicus, atakuje nerw trójdzielny i może prowadzić do poważnych uszkodzeń oka, włącznie z trwałą utratą wzroku. Z kolei półpasiec uszny, znany jako zespół Ramsaya Hunta, dotyka nerwu twarzowego i słuchowego, co może skutkować niedosłuchem, szumami usznymi, zawrotami głowy, a nawet porażeniem nerwu twarzowego. W obu tych przypadkach konieczna jest natychmiastowa interwencja medyczna, często wymagająca hospitalizacji, aby zapobiec nieodwracalnym konsekwencjom.
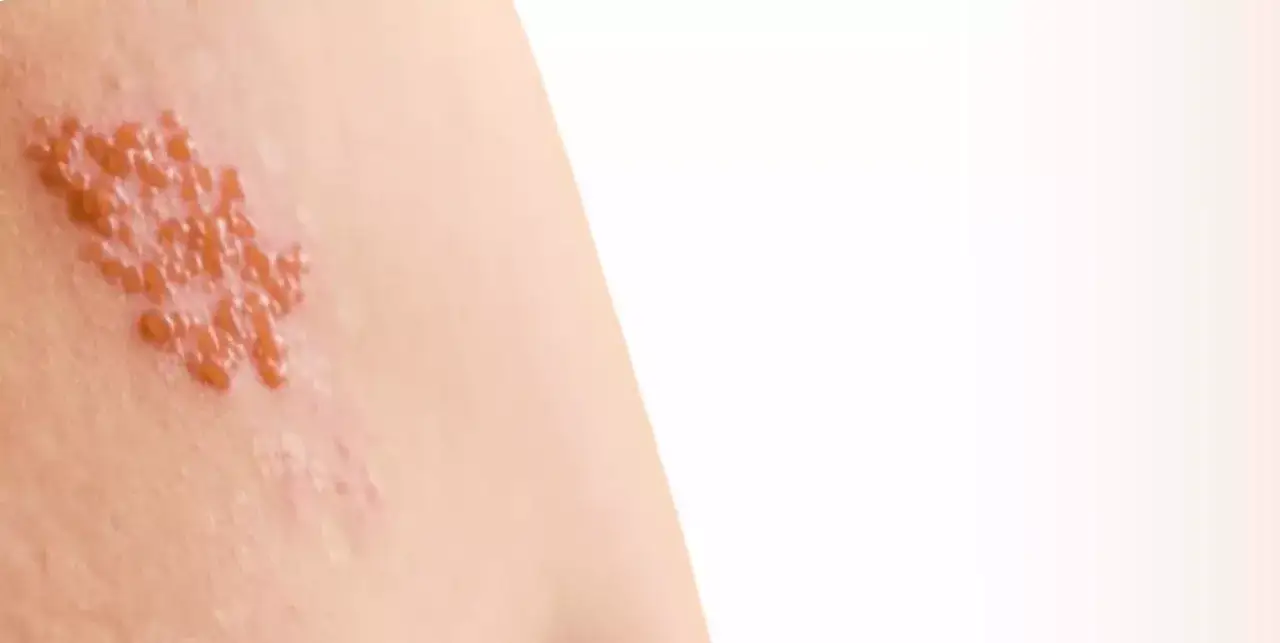
Fundament terapii: Leki przeciwwirusowe na receptę
Jak działają leki przeciwwirusowe i dlaczego trzeba je przyjąć w ciągu 72 godzin?
Leki przeciwwirusowe stanowią absolutną podstawę leczenia półpaśca. Ich mechanizm działania polega na hamowaniu namnażania wirusa VZV w organizmie. Nie eliminują one wirusa całkowicie, ale skutecznie spowalniają jego replikację, co pozwala układowi odpornościowemu na skuteczniejszą walkę z infekcją. Ponownie podkreślam: kluczowe jest rozpoczęcie terapii w ciągu 72 godzin od pojawienia się pierwszych pęcherzyków. Po tym czasie skuteczność leków znacząco spada, a ryzyko neuralgii popółpaścowej wzrasta. Wczesne wdrożenie leczenia to najskuteczniejsza strategia, aby skrócić czas trwania choroby, złagodzić ból i zapobiec długotrwałym powikłaniom.
Acyklowir: Sprawdzony "złoty standard" w leczeniu półpaśca
Acyklowir to lek, który od lat jest uważany za "złoty standard" w leczeniu półpaśca. Jest to najstarszy i najczęściej przepisywany lek przeciwwirusowy. Jego skuteczność jest dobrze udokumentowana, jednak wymaga on dość częstego dawkowania zazwyczaj 800 mg pięć razy dziennie. Jest to pewne utrudnienie dla pacjentów, ale jego efektywność jest niezaprzeczalna. Pamiętajmy, że acyklowir w dawkach terapeutycznych na półpasiec jest dostępny wyłącznie na receptę, dlatego wizyta u lekarza jest niezbędna.
Walacyklowir i Famcyklowir: Nowocześniejsze alternatywy dla większej wygody stosowania
Obok acyklowiru mamy do dyspozycji również nowocześniejsze leki, takie jak walacyklowir i famcyklowir. Są to pochodne acyklowiru, które charakteryzują się lepszą biodostępnością. Co to oznacza w praktyce? Że organizm lepiej je wchłania, co pozwala na rzadsze dawkowanie, np. walacyklowir zazwyczaj przyjmuje się 1000 mg trzy razy dziennie. Ta wygoda stosowania jest dla wielu pacjentów dużym atutem, zwłaszcza w przypadku długotrwałej terapii. Ważne jest, aby wiedzieć, że wszystkie trzy leki acyklowir, walacyklowir i famcyklowir wykazują podobną skuteczność kliniczną w leczeniu półpaśca, więc wybór konkretnego preparatu często zależy od preferencji lekarza i pacjenta.
Walka z bólem w półpaścu: Leki i metody
Pierwsza pomoc w łagodzeniu bólu: Co znajdziesz bez recepty?
Ból towarzyszący półpaścowi może być bardzo intensywny, dlatego jego skuteczne łagodzenie jest priorytetem. W przypadku bólu o łagodnym i umiarkowanym nasileniu, możemy sięgnąć po leki dostępne bez recepty (OTC). Moim zdaniem, paracetamol jest lekiem pierwszego rzutu ze względu na jego skuteczność i stosunkowo niski profil działań niepożądanych. Można również rozważyć niesteroidowe leki przeciwzapalne (NLPZ), takie jak ibuprofen czy ketoprofen. Należy jednak pamiętać, że niektóre źródła zalecają ostrożność lub nawet unikanie ibuprofenu, ponieważ może on w rzadkich przypadkach zwiększać ryzyko nadkażeń bakteryjnych skóry, co jest istotną kwestią przy otwartych zmianach skórnych.
Gdy ból staje się nie do zniesienia: Leki na receptę, które przynoszą ulgę
Niestety, ból w półpaścu bywa tak silny, że leki bez recepty okazują się niewystarczające. W takich sytuacjach konieczne jest wdrożenie silniejszych leków przeciwbólowych, dostępnych wyłącznie na receptę. Lekarz może przepisać słabe opioidy, takie jak tramadol. W najcięższych, wręcz nieznośnych przypadkach, gdy ból jest ekstremalny, stosuje się nawet silne opioidy, takie jak morfina czy fentanyl, często w formie plastrów. To pokazuje skalę cierpienia, jakie może wywołać półpasiec i jak ważne jest indywidualne podejście do leczenia bólu.Neuralgia popółpaścowa: Jak leczyć przewlekły ból, który pozostaje po chorobie?
Neuralgia popółpaścowa (PHN) to najczęstsze i najbardziej uciążliwe powikłanie półpaśca, które objawia się przewlekłym bólem utrzymującym się długo po ustąpieniu wysypki. Jest to ból neuropatyczny, który wymaga specyficznego podejścia. W leczeniu PHN stosuje się przede wszystkim leki przeciwpadaczkowe, takie jak gabapentyna i pregabalina, które działają na zmienione szlaki bólowe w układzie nerwowym. Skuteczne bywają również trójpierścieniowe leki przeciwdepresyjne (TLPD), na przykład amitryptylina. Leczenie neuralgii popółpaścowej jest często długotrwałe i wymaga ścisłej współpracy z lekarzem, aby znaleźć optymalną kombinację leków i dawek.
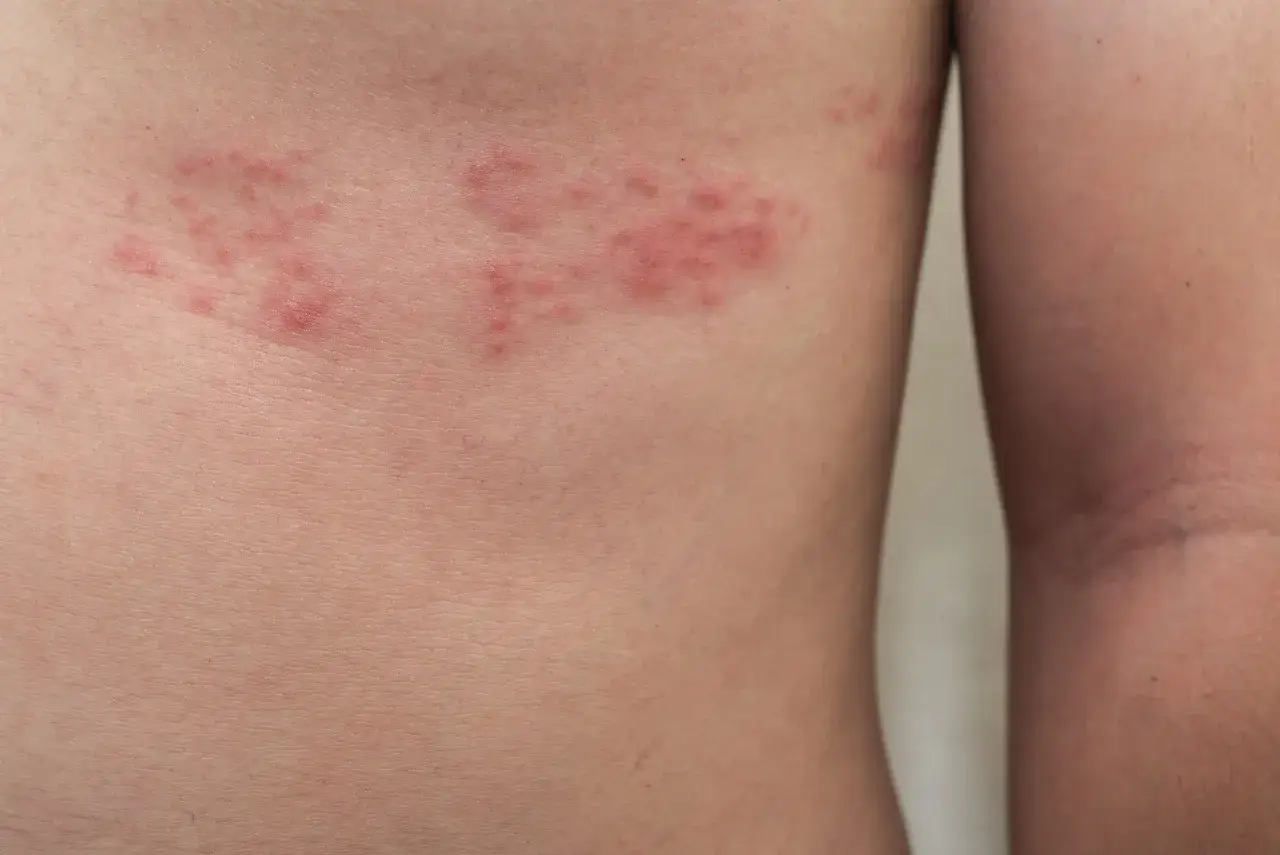
Pielęgnacja zmian skórnych: Jak złagodzić swędzenie i przyspieszyć gojenie
Czym bezpiecznie odkażać wysypkę? Preparaty z oktenidyną
Pielęgnacja zmian skórnych w półpaścu jest niezwykle ważna, aby zapobiec nadkażeniom bakteryjnym i przyspieszyć gojenie. Kluczowe jest utrzymywanie wysypki w czystości. Z mojego doświadczenia mogę polecić preparaty zawierające oktenidynę, takie jak Octenisept. Są one bardzo skuteczne w odkażaniu, a jednocześnie mają tę zaletę, że są bezbarwne i nie brudzą, co jest komfortowe dla pacjenta. Regularne, delikatne przemywanie zmienionych chorobowo miejsc pomaga utrzymać higienę i wspiera proces gojenia.
Ulgę na swędzenie i pieczenie: Nowoczesne pianki i żele przeciwhistaminowe
Swędzenie i pieczenie to jedne z najbardziej uciążliwych objawów półpaśca. Na szczęście, mamy do dyspozycji kilka skutecznych preparatów, które mogą przynieść ulgę:
- Leki przeciwhistaminowe doustne: Preparaty zawierające dimetynden, dostępne bez recepty, mogą pomóc zmniejszyć ogólne odczucie świądu.
- Żele przeciwhistaminowe: Na przykład Fenistil w żelu, aplikowany miejscowo, działa chłodząco i łagodząco na swędzące miejsca.
- Nowoczesne pianki: Takie jak Poxclin Bodymousse czy Virasoothe, są moim zdaniem doskonałą alternatywą. Działają chłodząco, łagodzą świąd i pieczenie, a jednocześnie są bezpieczniejsze i bardziej komfortowe w użyciu niż tradycyjne papki.
Czego unikać w pielęgnacji? Dlaczego tradycyjne pudry i papki mogą zaszkodzić?
Chciałabym przestrzec przed stosowaniem tradycyjnych papek i pudrów, takich jak Pudroderm, w pielęgnacji zmian skórnych przy półpaścu. Choć kiedyś były popularne, dzisiaj wiemy, że mogą one przynieść więcej szkody niż pożytku. Pudry i papki zatykają rany, tworząc na nich warstwę, która utrudnia dostęp powietrza i sprzyja namnażaniu się bakterii, zwiększając tym samym ryzyko nadkażeń bakteryjnych. Miejscowe antybiotyki stosuje się wyłącznie w przypadku, gdy lekarz potwierdzi bakteryjne nadkażenie zmian skórnych, nigdy profilaktycznie.
Leki miejscowe na receptę: Kiedy stosuje się kremy z lidokainą?
W niektórych przypadkach, szczególnie gdy pacjent doświadcza alodynii czyli bólu wywołanego przez lekki dotyk, który normalnie nie jest bolesny lekarz może przepisać kremy z lidokainą. Lidokaina to miejscowy środek znieczulający, który może przynieść znaczącą ulgę, zmniejszając nadwrażliwość skóry. Jest to cenne wsparcie w walce z bólem, zwłaszcza w tych obszarach, gdzie nawet ubranie czy delikatny dotyk wywołują cierpienie.
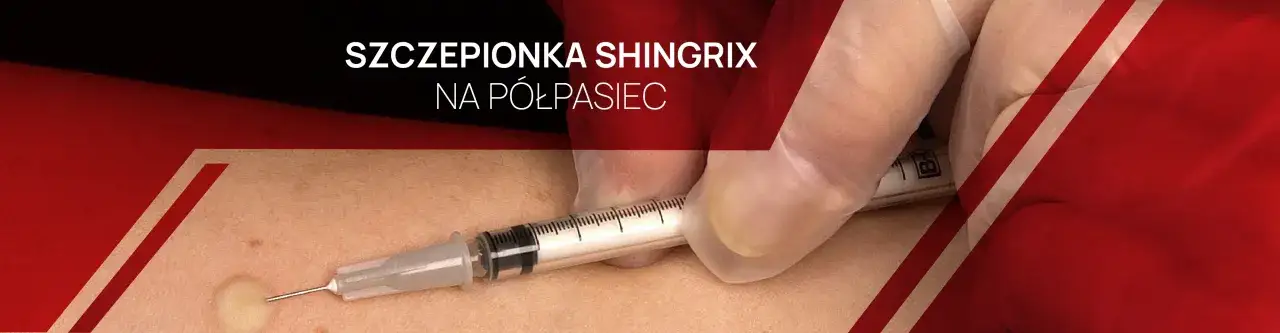
Zapobiegaj zamiast leczyć: Szczepienie na półpasiec
Shingrix: Czym jest nowoczesna szczepionka i jak wysoką ma skuteczność?
Jako ekspertka, zawsze podkreślam, że najlepszym leczeniem jest profilaktyka. W przypadku półpaśca mamy do dyspozycji nowoczesną i niezwykle skuteczną szczepionkę Shingrix. Jest to inaktywowana, czyli "nieżywa" szczepionka, co oznacza, że nie zawiera żywego wirusa i jest bezpieczna nawet dla osób z osłabioną odpornością. Jej skuteczność w zapobieganiu półpaścowi wynosi ponad 90%, a co równie ważne, w podobnym stopniu chroni przed jego najczęstszym i najbardziej uciążliwym powikłaniem neuralgią popółpaścową. To naprawdę przełom w walce z tą chorobą.
Kto powinien rozważyć szczepienie? Grupy ryzyka i zalecenia wiekowe
Szczepienie przeciwko półpaścowi jest szczególnie rekomendowane dla kilku grup osób:
- Osoby po 50. roku życia: Wraz z wiekiem ryzyko zachorowania na półpasiec i wystąpienia neuralgii popółpaścowej znacząco wzrasta.
- Dorośli od 18. roku życia ze zwiększonym ryzykiem zachorowania: Dotyczy to osób z osłabioną odpornością (np. po przeszczepach, z chorobami autoimmunologicznymi, przyjmujących leki immunosupresyjne), a także cierpiących na inne choroby przewlekłe, które mogą osłabiać układ odpornościowy.
Przeczytaj również: Czy statyny niszczą wątrobę? Rozprawiamy się z mitem o lekach
Szczepionka na półpasiec w Polsce: Dostępność i zasady refundacji
Szczepionka Shingrix jest dostępna w Polsce, co jest świetną wiadomością dla pacjentów. Warto wiedzieć, że od 2024 roku wprowadzono częściową refundację (50%) dla pacjentów w wieku 65 lat i starszych, którzy należą do określonych grup ryzyka. To duży krok w kierunku zwiększenia dostępności tej ważnej profilaktyki. Zachęcam do rozmowy z lekarzem na temat możliwości szczepienia, zwłaszcza jeśli należysz do grupy ryzyka.
