Wciąż szukamy "leku na raka"? To pytanie, choć naturalne, kryje w sobie fundamentalne nieporozumienie. Prawda jest taka, że rak to nie jedna, a setki różnych chorób, każda z unikalnym podłożem biologicznym i genetycznym. Zrozumienie tej złożoności jest kluczowe, aby obalić mity, docenić ogromne postępy w onkologii i spojrzeć realistycznie na wyzwania, przed którymi stoi współczesna medycyna.
Brak uniwersalnego leku na raka poznaj prawdziwe wyzwania współczesnej onkologii
- Rak to nie jedna, a ponad 200 różnych chorób, każda z unikalnym podłożem genetycznym i biologicznym, co uniemożliwia stworzenie jednego leku.
- Nowotwory są genetycznie złożone i ewoluują, rozwijając oporność na leczenie, co wymaga dynamicznych strategii terapeutycznych.
- Komórki rakowe są podobne do zdrowych, co utrudnia stworzenie leków niszczących wyłącznie nowotwór i pozwala im "ukrywać się" przed układem odpornościowym.
- Współczesna onkologia koncentruje się na medycynie personalizowanej, rozwijając terapie celowane, immunoterapię i terapie komórkowe, które są skuteczne w konkretnych przypadkach.
- Teorie spiskowe o ukrywaniu leku na raka są fałszywe i ignorują biologiczną złożoność nowotworów, a także ogromne postępy naukowe.
Idea "jednej pigułki" na raka, która miałaby wyleczyć każdego pacjenta, niezależnie od typu nowotworu, jest niestety mitem. Wynika to z niezwykle złożonej i heterogenicznej natury nowotworów. To, co potocznie nazywamy "rakiem", jest w rzeczywistości ogromną grupą ponad 200 różnych chorób, z których każda ma swoje unikalne cechy, podłoże genetyczne i biologiczne. Próba stworzenia jednego uniwersalnego leku byłaby jak szukanie jednego lekarstwa na wszystkie infekcje od przeziębienia, przez zapalenie płuc, po HIV. Po prostu niemożliwe.
W obliczu tej złożoności, definicja "wyleczenia" w onkologii również ewoluuje. Coraz częściej nie dążymy wyłącznie do całkowitej eliminacji wszystkich komórek nowotworowych, co w wielu przypadkach jest nierealne, ale do kontroli choroby i znacznego wydłużenia życia pacjenta. Dzięki postępom w terapii, nowotwór coraz częściej staje się chorobą przewlekłą, z którą można żyć przez wiele lat, podobnie jak z cukrzycą czy nadciśnieniem. To ogromna zmiana, która daje nadzieję milionom ludzi.
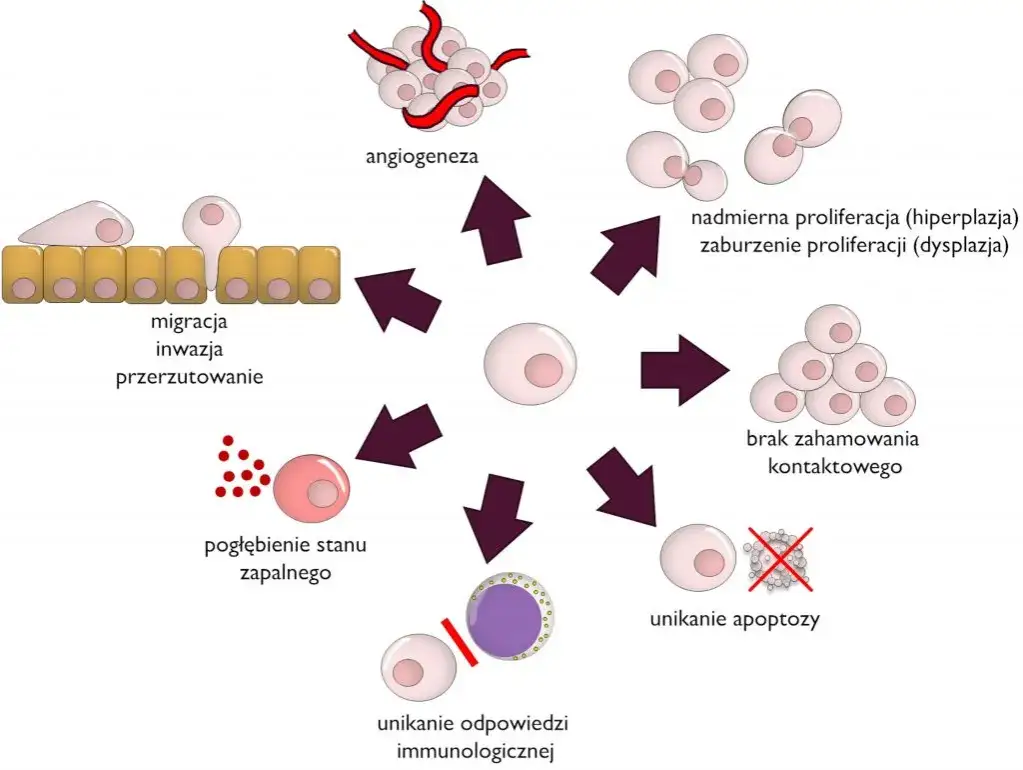
Rak to nie jedna choroba: klucz do zrozumienia problemu
Jak już wspomniałam, pod pojęciem "nowotwór" kryje się ponad 200 różnych jednostek chorobowych. Każda z nich charakteryzuje się innym narządem pochodzenia, typem komórek, z których się wywodzi, unikalnym podłożem molekularnym, inną agresywnością i, co najważniejsze, odmienną odpowiedzią na leczenie. Rak płuca, czerniak, białaczka, rak piersi czy rak jelita grubego to wszystko są nowotwory, ale ich biologia jest tak różna, że wymagają zupełnie odmiennych podejść terapeutycznych. Nie można leczyć ich w ten sam sposób.
Różnice między nowotworami są fundamentalne i zachodzą na głębokim poziomie komórkowym i molekularnym. Wyobraźmy sobie raka piersi i czerniaka. Rak piersi rozwija się z komórek gruczołu mlekowego, często jest hormonozależny i może reagować na terapię hormonalną. Czerniak natomiast wywodzi się z melanocytów, komórek produkujących barwnik skóry, i często jest napędzany przez mutacje w genie BRAF. Lek, który skutecznie zablokuje szlak hormonalny w raku piersi, będzie zupełnie bezużyteczny w przypadku czerniaka, a lek celujący w mutację BRAF w czerniaku, nie zadziała na raka piersi. To pokazuje, dlaczego uniwersalne podejście jest nierealne.
Każdy nowotwór ma swój unikalny "genetyczny odcisk palca", czyli specyficzny zestaw mutacji w genach zarówno tych promujących wzrost (onkogenach), jak i tych, które normalnie hamują rozwój nowotworów (genach supresorowych). Co więcej, guz nowotworowy nie jest jednorodny; składa się z różnych subpopulacji komórek, które mogą mieć odmienne mutacje. Ta heterogeniczność wewnątrz guza jest jednym z największych wyzwań, ponieważ oznacza, że nawet jeśli lek zadziała na większość komórek, te nieliczne, oporne na leczenie, mogą przeżyć i doprowadzić do nawrotu choroby.
Wróg, który ciągle się zmienia: jak nowotwór oszukuje lekarzy i leki
Jednym z najbardziej frustrujących aspektów leczenia nowotworów jest ich zdolność do ewolucji. W trakcie terapii, pod wpływem selekcji, komórki nowotworowe, które są oporne na dany lek, przeżywają i namnażają się. To tak, jak w naturalnej ewolucji najsilniejsze osobniki przetrwają i przekażą swoje cechy potomstwu. W rezultacie, po pewnym czasie, guz może stać się całkowicie niewrażliwy na wcześniej skuteczną terapię, prowadząc do nawrotu choroby. To zjawisko wymaga od onkologów dynamicznego podejścia i ciągłej zmiany strategii leczenia.
Lekoodporność jest kluczowym wyzwaniem w onkologii. Nowotwory rozwijają różnorodne mechanizmy obronne, które sprawiają, że leki przestają być skuteczne. Mogą to być zmiany w białkach, na które działa lek, aktywacja alternatywnych szlaków sygnałowych, które omijają zablokowany punkt, czy też zwiększone usuwanie leku z komórki. To sprawia, że nawet najbardziej obiecujące terapie często mają ograniczony czas skuteczności, a my, jako lekarze, musimy być zawsze o krok do przodu, szukając nowych rozwiązań.
Dodatkowym problemem są przerzuty komórki nowotworowe, które oddzieliły się od guza pierwotnego i rozprzestrzeniły do innych części ciała. Przerzuty są trudne do leczenia z kilku powodów. Po pierwsze, są rozsiane po organizmie, co utrudnia ich chirurgiczne usunięcie lub precyzyjne naświetlanie. Po drugie, często mają odmienną biologię i inny zestaw mutacji niż guz pierwotny, co oznacza, że leki skuteczne na pierwotny nowotwór mogą nie działać na przerzuty. To sprawia, że walka z zaawansowaną chorobą nowotworową staje się jeszcze bardziej skomplikowana.
Wyzwania dla medycyny: dlaczego tak trudno jest trafić w cel
Komórki nowotworowe, choć zmienione, wywodzą się z naszych własnych komórek organizmu. To sprawia, że dla układu odpornościowego są one trudne do odróżnienia od zdrowych tkanek. Co więcej, nowotwory wykształciły wyrafinowane mechanizmy, aby "ukrywać się" przed naszym systemem obronnym. Wykorzystują naturalne punkty kontroli immunologicznej białka na powierzchni komórek, które normalnie służą do regulacji odpowiedzi immunologicznej aby wyłączyć aktywność limfocytów T i uniknąć zniszczenia. To jakby wróg nosił mundur naszej armii i miał hasło dostępu.
Tradycyjne metody leczenia, takie jak chemioterapia i radioterapia, mają swoje ograniczenia. Chemioterapia działa na wszystkie szybko dzielące się komórki w organizmie, nie tylko na nowotworowe. To dlatego pacjenci doświadczają licznych skutków ubocznych, takich jak wypadanie włosów, nudności czy osłabienie szpiku kostnego. Radioterapia, choć bardziej precyzyjna, wymaga bardzo dokładnego celowania, a ryzyko uszkodzenia zdrowych tkanek, zwłaszcza w przypadku guzów położonych blisko ważnych narządów, jest zawsze obecne. Ograniczenia te zmuszają nas do poszukiwania bardziej selektywnych i mniej toksycznych metod.
Interwencja chirurgiczna, choć często kluczowa, jest niewystarczająca lub niemożliwa w wielu przypadkach. Sytuacje takie jak rozsiane przerzuty w całym organizmie, nowotwory hematologiczne (np. białaczki, chłoniaki), które nie tworzą litych guzów, czy guzy umiejscowione w trudno dostępnych miejscach (np. w mózgu, trzustce) sprawiają, że całkowite usunięcie nowotworu jest nierealne. W takich sytuacjach musimy polegać na innych formach leczenia, które mogą dotrzeć do każdej komórki nowotworowej, niezależnie od jej lokalizacji.
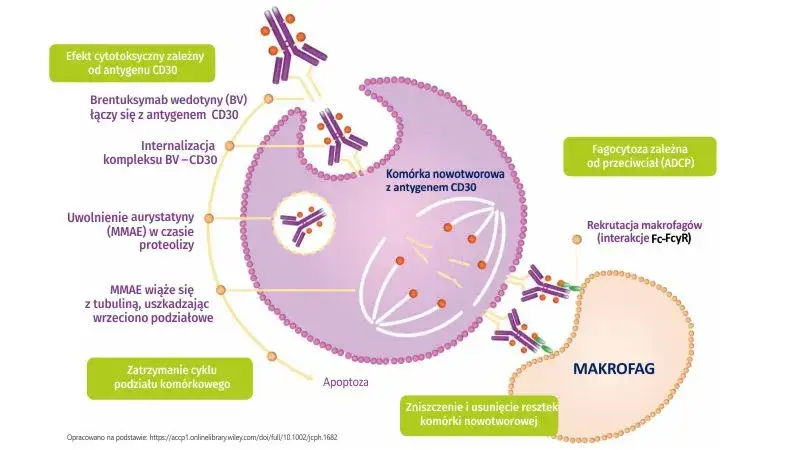
Nadzieja w nowoczesnej onkologii: od leku dla wszystkich do terapii dla ciebie
Pomimo wszystkich wyzwań, onkologia przeżywa prawdziwą rewolucję, a nadzieja na skuteczne leczenie jest większa niż kiedykolwiek. Kluczowym kierunkiem są terapie celowane molekularnie. Te leki nie działają "na ślepo", ale są zaprojektowane tak, aby uderzać w konkretne, zmutowane białka lub szlaki sygnałowe, które napędzają wzrost nowotworu. Przykładem są inhibitory BRAF stosowane w leczeniu czerniaka z mutacją w genie BRAF. Dzięki nim, pacjenci z tym agresywnym nowotworem mają dziś znacznie lepsze rokowania. To jest właśnie esencja medycyny personalizowanej leczenie dopasowane do indywidualnego profilu genetycznego nowotworu pacjenta.
Innym przełomem jest immunoterapia, która "odblokowuje" układ odpornościowy pacjenta, aby mógł on ponownie rozpoznać i zniszczyć komórki rakowe. Leki takie jak inhibitory PD-1/PD-L1 działają na wspomniane wcześniej punkty kontroli immunologicznej, usuwając "hamulec" z limfocytów T. Dzięki temu układ odpornościowy odzyskuje zdolność do walki z nowotworem. Immunoterapia okazała się niezwykle skuteczna w wielu typach nowotworów, w tym w zaawansowanym raku płuca, raku nerki, czerniaku, a także w niektórych nowotworach głowy i szyi, oferując długotrwałe remisje tam, gdzie wcześniej nie było nadziei.
Terapie komórkowe, takie jak terapia CAR-T, to kolejny krok milowy. Polegają one na pobraniu limfocytów T od pacjenta, genetycznej modyfikacji ich w laboratorium, tak aby nauczyły się rozpoznawać specyficzne białka na powierzchni komórek nowotworowych, a następnie ponownym wprowadzeniu ich do organizmu pacjenta. Te "zaprogramowane" limfocyty stają się żywymi lekami, które aktywnie wyszukują i niszczą komórki rakowe. Terapie CAR-T przyniosły spektakularne rezultaty w leczeniu niektórych nowotworów hematologicznych, takich jak ostra białaczka limfoblastyczna czy chłoniaki, dając szansę na wyleczenie pacjentom, dla których wyczerpano inne opcje.
W Polsce również obserwujemy znaczące postępy w dostępie do nowoczesnych terapii onkologicznych. Jestem dumna, widząc, jak systematycznie poszerza się lista refundowanych leków. Do stycznia 2026 roku refundacją objęto wiele innowacyjnych leków z zakresu immunoterapii i terapii celowanych, które są stosowane w leczeniu m.in. raka płuca, raka piersi, raka endometrium, raka jelita grubego, czerniaka i nowotworów hematologicznych. Rozwija się również dostęp do nowoczesnych technik radioterapii, co przekłada się na lepsze wyniki leczenia i poprawę jakości życia pacjentów. To dowód na to, że nauka i medycyna nie stoją w miejscu.
Ukryty lek na raka? Demaskujemy najpopularniejsze mity
Jednym z najbardziej uporczywych i szkodliwych mitów jest teoria spiskowa o ukrywaniu leku na raka przez firmy farmaceutyczne. Ludzie często wierzą, że istnieje uniwersalny, tani i skuteczny lek, ale jest on celowo zatajany, aby firmy mogły zarabiać na drogich terapiach. Badania Eurobarometru pokazują, że w Polsce wiara w tę teorię jest niestety stosunkowo wysoka. Jako onkolog, mogę z całą stanowczością powiedzieć, że ta teoria ignoruje zarówno złożoność biologiczną nowotworów, jak i podstawowe zasady ekonomii. Opracowanie uniwersalnego i skutecznego leku na tak powszechną i śmiertelną chorobę byłoby najbardziej dochodowym odkryciem w historii medycyny. Żadna firma nie ukrywałaby takiego skarbu, bo przyniosłoby to niewyobrażalne zyski.
"Brak jednego leku na raka nie jest wynikiem spisku, lecz odzwierciedleniem niezwykłej złożoności biologii nowotworów. Każdy postęp to wynik lat badań i współpracy."
Argument ekonomiczny, że firmom nie opłaca się wyleczyć, tylko leczyć, jest nielogiczny. Gdyby istniał jeden, uniwersalny lek, który leczyłby raka, jego twórcy staliby się najbogatszymi ludźmi na świecie, a ich produkt byłby sprzedawany w miliardach dawek rocznie. Problem leży w biologicznej naturze nowotworów, a nie w złych intencjach. Inwestycje w badania nad rakiem są ogromne, a naukowcy na całym świecie pracują dzień i noc, aby znaleźć nowe, skuteczne terapie. To nie jest kwestia braku woli czy chęci zysku, lecz niezwykłej trudności samego problemu.
Dezinformacja i fałszywe informacje o "cudownych lekach" na raka są niezwykle szkodliwe dla pacjentów. Mogą prowadzić do rezygnacji z konwencjonalnego, sprawdzonego leczenia na rzecz niesprawdzonych, często niebezpiecznych metod. Widziałam pacjentów, którzy z powodu wiary w takie mity tracili cenne miesiące na nieskuteczne terapie alternatywne, co realnie pogarszało ich stan zdrowia i szanse na wyleczenie. Dlatego tak ważne jest, aby opierać się na rzetelnych informacjach i konsultować się z zaufanymi specjalistami.
Jaka przyszłość czeka leczenie onkologiczne?
Przyszłość leczenia onkologicznego nie polega na poszukiwaniu jednego, magicznego leku, ale na dalszym rozwoju medycyny personalizowanej. Zmieniamy paradygmat od dążenia do całkowitego wyleczenia wszystkich, do zarządzania rakiem jako chorobą przewlekłą. Dzięki nowoczesnym terapiom, takim jak terapie celowane i immunoterapia, dla wielu pacjentów jest to już realny i osiągalny cel. Coraz więcej osób z diagnozą nowotworu może prowadzić długie i satysfakcjonujące życie, a to jest ogromny sukces współczesnej medycyny.
Dalsze badania nad złożonością genetyczną nowotworów, mechanizmami oporności i sposobami wzmacniania odpowiedzi immunologicznej pacjenta są kluczowe. Przyszłość leczenia onkologicznego leży w coraz bardziej precyzyjnej medycynie, która będzie w stanie analizować indywidualny profil każdego guza i dobierać terapię "szytą na miarę". To właśnie w personalizacji i ciągłym rozwoju innowacyjnych terapii, a nie w iluzji uniwersalnego leku, tkwi prawdziwa nadzieja dla pacjentów onkologicznych.
